リウマチ治療薬
リウマチ専門医を受診すると、検査の後リウマチ治療薬を使って治療を行うこととなります。治療薬には多くの種類があり、医師によって使用するお薬も異なります。このページでは、リウマチ治療薬の抗リウマチ薬、JAK阻害薬、メトトレキサート、生物学的製剤、ステロイド薬について詳しくご説明いたします。
抗リウマチ薬とは
抗リウマチ薬は、関節リウマチの寛解導入を目指すために、早期に積極的な投与を行うことが重要です。現在、抗リウマチ薬として以下のような薬が承認されています。
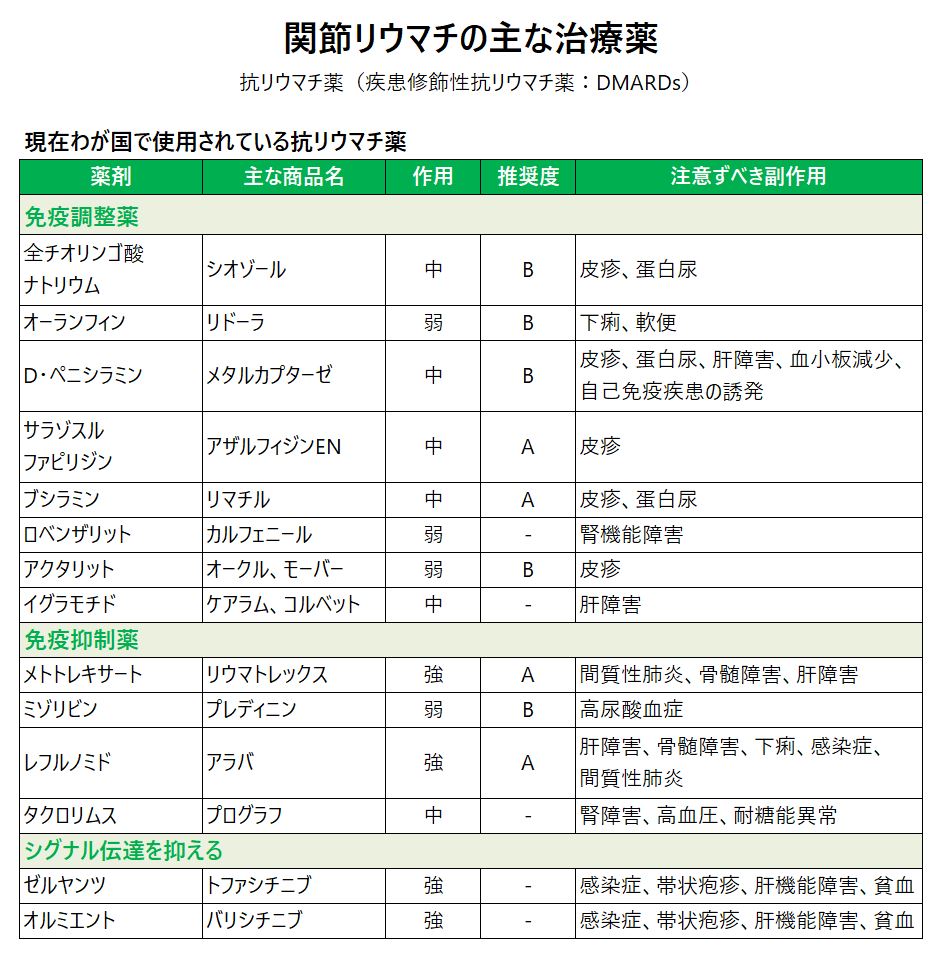
しかし、推奨できるもの(推奨度A)は、「ブシラミン(リマチル)」「サラゾスルファピリジン(アザルフィジンEN)」「メトトレキサート(リウマトレックス)」「レフルノミド(アラバ)」のみです。「タクロリムス水和物(プログラフ)」もいい薬剤ですが、使用するケースは少し限定されてしまいます。
レフルノミドは間質性肺炎の悪化による死亡例が複数報告された結果、全国的な使用例数が激減してしまいました。非常に有効な薬剤なので残念です。JAK阻害薬の「ゼルヤンツ」「オルミエント」は、免疫システムの異常に働きかける薬の中でも、新しい仕組みの飲み薬です。
抗リウマチ薬の問題点
レスポンダーとノンレスポンダー
抗リウマチ薬には人によって効く薬が違うことがあります。同じ薬でも効く人と効かない人がいるのです。薬が効く人のことをレスポンダー、効かない人のことをノンレスポンダーといいます。「一つの抗リウマチ薬に対し約3分の1がノンレスポンダー」というデータもあり、運が悪いと効く薬剤が見つかるまで半年くらいかかることもあります。
エスケープ現象
これまでずっと効いていた抗リウマチ薬がある時を境に急に効かなくなり、リウマチの活動性が再発することがあります。これをエスケープ現象といいます。当然、他の抗リウマチ薬への切り替えが必要となります。
遅効性
多くの抗リウマチ薬は遅効性で、効いてくるまで1~3ヵ月かかります。効果発現の比較的早いメトトレキサートでも2~4週間ほどかかります。
薬疹の多さ
抗リウマチ薬は薬疹が出やすく、中でもブシラミンとサラゾスルファピリジンは、新規投与患者のうち約1割に薬疹が出ます。10名に1名の割合ですから少なくありません。通常の薬剤より数十倍多いことになります。
薬疹は投与開始後10日から2週間くらいに多い印象がありますが、どの時期に出てもおかしくありません。薬疹が出たら内服を中止し、当然、以後その薬剤を使用することはできません。
アンカードラッグ・メトトレキサート
リウマチの治療において、はじめに使用すべき治療薬はメトトレキサート(商品名リウマトレックス)です。この薬はリウマチ治療の中心的薬剤であり「アンカードラッグ」と呼ばれ世界のリウマチ治療の柱になっている薬剤です。
ごく軽症の場合にはブシラミンやサラゾスルファピリジンで治療開始する場合もありますが、関節腫脹が明らかで多関節炎を認めたり、XPでびらん形成が疑える場合は、メトトレキサートが第一選択されるべきです。
この選択は、経験のあるリウマチ専門医であれば躊躇せずにできると思いますが、専門外の医師にその判断を要求するのは酷かもしれません。メトトレキサートは免疫抑制剤であり副作用管理も複雑・煩雑なので、一般医が外来で処方するのには躊躇してしまうはずです。ですので、この時点でリウマチ専門医を紹介してもらうのが正解だと思います。
メトトレキサートは投与を開始して1ヵ月で十分な効果がなければ増量します。効果があるまで増量しますが、日本では週16㎎までが保険適応です。また週16㎎未満でも副作用や年齢、体格などから定量以上は増量できないケースもあります。メトトレキサートで十分な治療効果が得られない場合は、生物学的製剤の検討に入ることとなります。
少量のステロイド薬の併用が著明な疾患コントロール改善に寄与することもあり、ステロイド併用も一つの選択肢です。

ここまで来たらもう一般の診療所や病院での対応は不可能なので、リウマチ専門医のいるリウマチ専門クリニックやリウマチ科のある病院への紹介を受けることとなります。
生物学的製剤とは
生物学的薬剤は、関節リウマチの発症や炎症に関与する炎症性サイトカインを標的として、その活動性を抑えることで関節リウマチの寛解を目指す新しい薬剤です。
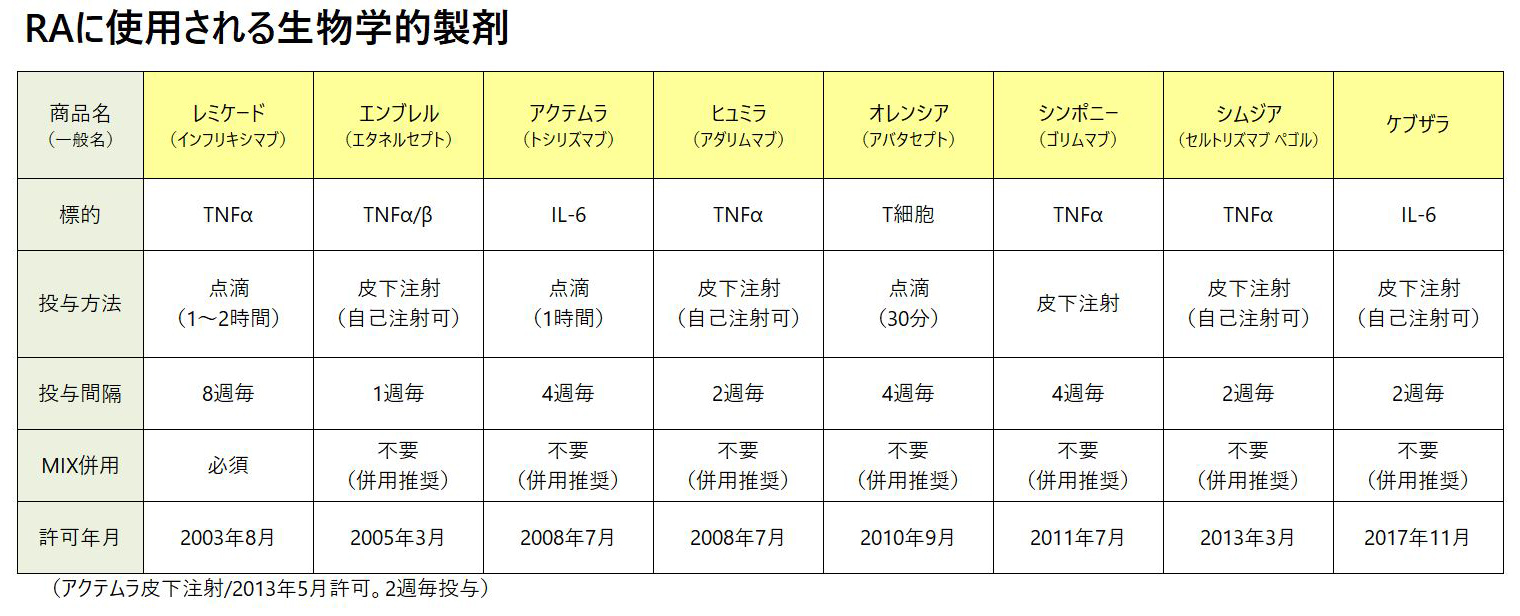
現在多くの生物学的薬剤が国内で承認されています。これらの製剤は点滴または皮下注射による投与となります。効果が大きい半面、感染症(特に結核や日和見感染)や投与時反応など副作用には十分注意しながら投与しなければなりません。
以前これらの治療はリウマチ科のある大きな病院でしか受けられなかったのですが、ここ数年はリウマチ専門医いるクリニックなど、入院を必要とせずに治療が受けられる施設も増えてきています。そのような施設を選ぶ場合は以下の点に注意しましょう。
- リウマチ専門医がいて、かつ多くのリウマチ患者の診療経験があるか。
- 点滴治療専門の部屋が確保されているか。他の点滴室とは別になっているか。
- 緊急時の連携病院が確保されているか。連携先の病院はリウマチ科があり、常勤医が確保されているか。
- 呼吸器感染症の判断のための胸部レントゲン装置や迅速血液検査装置を備えているか。
例えば当院の場合、専用の点滴室にリクライニングシートを用意し、シートごとに液晶TVを設置して長時間の点滴を快適に過ごせる工夫をしています。緊急時には、非常勤講師をしている近隣の聖マリアンナ医科大学を受診できる体制を整えて、リスクを担保しています。
生物学的製剤への検討時期
十分量のメトトレキサートを3ヵ月投与しても活動性が高い場合は、他の抗リウマチ薬の併用療法を試しつつ、なるべく早期に生物学的製剤の検討に入るべきです。
多くの比較臨床研究で、生物学的製剤はメトトレキサートに比べ数倍の寛解導入率を示すことが明らかになっています。ほかにも、骨関節破壊を止めるだけでなく修復する可能性を示す報告もあるなど、これからの関節リウマチ治療を担う革命的薬剤として期待されています。
バイオシミラー
バイオ医薬品(生物学的製剤)でも、ジェネリック医薬品のような位置付けの薬剤があります。これをバイオ後続品、バイオシミラーといいます。バイオシミラーは、先行バイオ医薬品より薬の価格が安くなるため、薬剤費の負担を軽くすることができます。現在、バイオ後続品には「インフリキシマブBS」「エタネルセプトBS」があります。
ハードルの高い生物学的製剤
生物学的製剤は有効性の高い夢のような薬剤ですが、そう簡単には導入できません。使用前にはいくつかハードルがあり、それをクリアしなければなりません。
ハードル1 経済的問題
いずれの薬剤も非常に高価なため、経済的な負担が非常に大きくなってしまいます。
ハードル2 投与方法
点滴または自己注射のため手間がかかります。点滴の場合は、毎回病院に行って長時間点滴を受けなければならず、お仕事をされている方はそのたびに休暇をとる必要があります。自己注射の場合も、導入当初は短期間に何回も通院して、自己注射の訓練を受けなければなりません。また、自分で注射を打つ手間も無視できません。
ハードル3 副作用管理
心不全、糖尿病の方は十分なコントロールをして安定した状態でなければ使用できません。水虫や虫歯もしっかり治してからとなります。また、レントゲン上、過去に結核の既往が疑われる場合は、予防投与を十分に行わねばなりません。もちろん結核治療中は投与できません。
これらの背景から、75歳以上の高齢者への投与は慎重に検討しなければなりません。もちろん若い方も、十分な投与前検査が必要です。これらの問題をクリアして、初めて投与開始となります。
ステロイド薬は安全か
ステロイド薬は副腎皮質ホルモンと言われるホルモン剤で、強い抗炎症作用があります。これを利用して関節リウマチや、膠原病の治療などに用いられます。しかしステロイド薬を大量に使用し、その副作用が問題になった過去の経験から、いまだに「ステロイド薬は危険であり使用すべきでない」と考える人が多く、非常に残念です。
2002年のACR(アメリカリウマチ学会)の関節リウマチ治療ガイドラインには「低用量の経口ステロイド薬は活動性関節リウマチの症状を抑え、関節機能改善に極めて有効であり、骨破壊を遅らせる効果がある」と記載されているように、ステロイド薬は現在も、関節リウマチの治療に重要な役割を担っています。
特に他の抗リウマチ薬では抑えきれない関節破壊の活動性を抑えるためにはステロイド薬は極めて有用であり、このような場合はステロイド薬の長期の内服が必要となります。

ステロイド薬は確かに副作用に注意が必要ですが、経験豊富なリウマチ専門医であれば、定期的な検査によって副作用の発生を監視したり、抗潰瘍薬や骨粗鬆症薬の予防的使用を行って、副作用を最小限に抑えることができます。このように十分な対策を行えば必要以上に副作用を怖がることはありません。
副作用以外でステロイド薬を使用する際に注意すべき点は、自己判断による急な減量は極めて危険だということです。急に薬の量を減らすと、関節リウマチが急激に悪化したり、急性副腎不全などを起こし命に危険が及ぶこともあります。医師の指示なく急に減量することはおやめください。

ステロイド薬は医師の指導のもとで正しい使用をすれば、決して危険な薬ではなく、むしろ極めて有用な薬剤といえます。